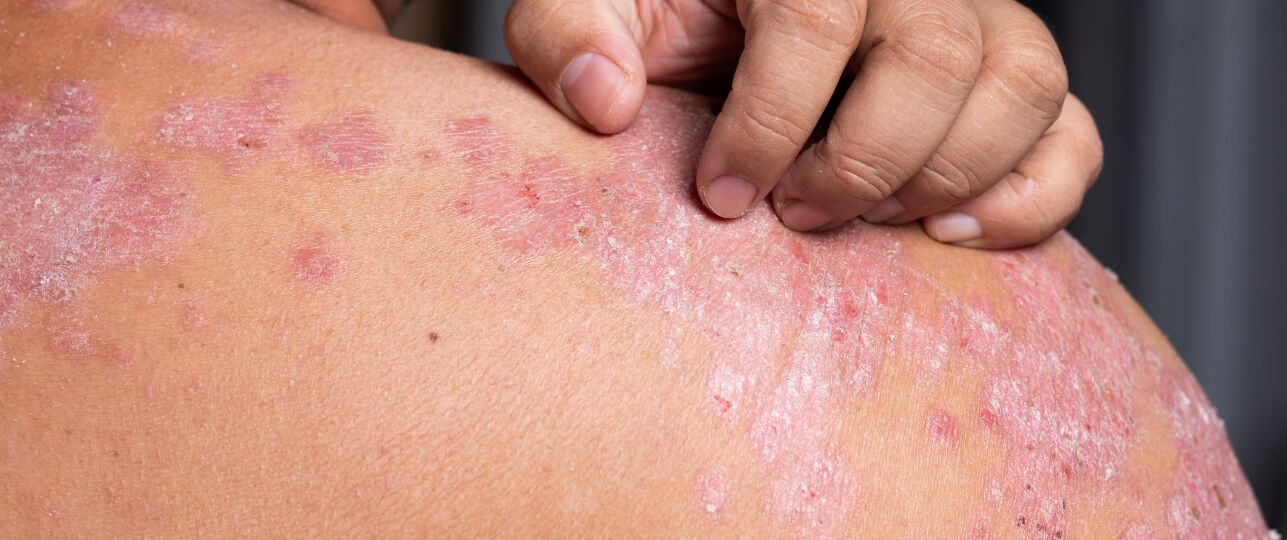
 Bron: © Canva. Ken of ben jij iemand met de aandoening psoriasis?
Bron: © Canva. Ken of ben jij iemand met de aandoening psoriasis?
Op woensdag 29 oktober is het Wereld Psoriasis Dag. Psoriasis is een veelvoorkomende, chronische auto-immuunziekte die de huid aantast en vaak meer is dan ‘alleen maar een huidaandoening’. Wereldwijd komt de ziekte voor bij ongeveer 125 miljoen mensen. Ook in Nederland leven ruim 400.000 mensen met de dagelijkse invloed van psoriasis. Waar vragen ze aandacht voor vandaag?
Wereld Psoriasis Dag
Op de Wereld Psoriasis Dag wordt wereldwijd aandacht gevraagd voor alle mensen die leven met psoriasis en/of de verwante aandoening artritis psoriatica. Recente thema’s richten zich vaak op de noodzaak van een holistische aanpak en de steun van de familie, gezien de grote psychosociale impact van de ziekte.
Aandacht is cruciaal om de zorg voor psoriasispatiënten te verbeteren, het taboe rond de aandoening te doorbreken en het publiek eraan te herinneren dat psoriasis niet besmettelijk is.
Wist jij dat Geraldine Kemper ook last heeft van deze huidziekte? >>
Nieuwe ontwikkelingen en inzichten
De afgelopen jaren is er veel vooruitgang geboekt in het begrip en de behandeling van psoriasis.
1. Psoriasis als systeemziekte (‘Psoriatic Disease’):
Het inzicht dat psoriasis meer is dan alleen een huidaandoening is versterkt. Het wordt steeds meer gezien als een systeemziekte die het hele lichaam kan beïnvloeden. Patiënten hebben een verhoogd risico op bijkomende aandoeningen (comorbiditeiten) zoals:
- Artritis psoriatica (ontsteking van de gewrichten).
- Hart- en vaatziekten.
- Het metabool syndroom (waaronder obesitas en diabetes).
- Verhoogd risico op depressie en angststoornissen. Hierdoor wordt in de zorg steeds meer de nadruk gelegd op een multidisciplinaire aanpak en het screenen op deze comorbiditeiten.
2. Nieuwe behandelopties:
Het therapeutisch landschap breidt zich continu uit, met name door de ontwikkeling van ’targeted therapies’ die zeer specifiek ingrijpen op het immuunsysteem:
- Small Molecule Remmers (zoals Deucravacitinib/Sotyktu®): Deze medicijnen, die in tabletvorm ingenomen kunnen worden, richten zich op specifieke signaalroutes binnen de ontsteking. In Nederland zijn ze recentelijk (in 2024) beschikbaar gekomen voor vergoeding voor matige tot ernstige plaque psoriasis, wat een orale systemische behandeloptie toevoegt aan het arsenaal.
- Nieuwe biologische middelen: De nieuwe generatie van biologische middelen richt zich nog gerichter op de ontstekingseiwitten (zoals IL-17 en IL-23), wat in veel gevallen leidt tot een zeer effectieve en langdurige controle van de ziekte.
3. Aangepaste richtlijnen:
De meest recente Nederlandse richtlijnen voor psoriasis zijn herzien en benadrukken nu:
- Noodzaak tot screening en voorlichting over ziekte-ernst, leefstijl en comorbiditeiten.
- Aanbevelingen voor dosisreductie van biologische medicijnen om de behandeling kosteneffectiever en op maat te maken, zonder verlies van effectiviteit.
- Het belang van topische therapie (crèmes en zalven) als hoeksteen van de behandeling bij milde tot matige psoriasis, vaak in combinatie.
Bronnen:
Psoriasis Vereniging Nederland (PVN), Huidfonds, Rijksinstituut voor Volksgezondheid en Milieu (RIVM), Thuisarts
Eerder schreven we alles over Psoriasis >>
Psoriasis: wat houdt deze huidaandoening in en kan ze worden voorkomen?
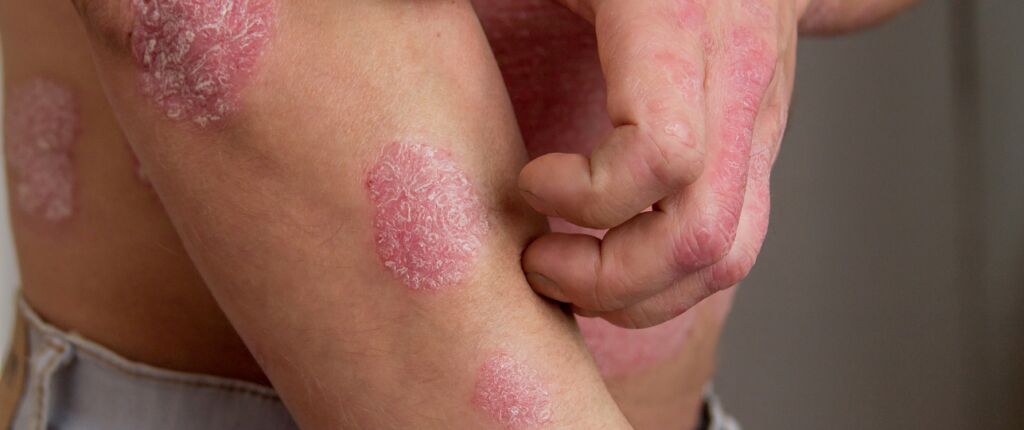
Psoriasis is een veelvoorkomende, chronische auto-immuunziekte die de huid aantast. Wereldwijd komt de huidaandoening voor bij 125 miljoen mensen. In Nederland leven er ruim 400.000 mensen mee. Hun leven wordt dagelijks door de huidziekte beïnvloed.
Dinsdag 29 oktober is het Wereld Psoriasis Dag. Op deze dag wordt aandacht gevraagd voor alle mensen die leven met de aandoening. Aandacht is nodig om de zorg voor psoriasispatiënten te verbeteren en om iedereen te vertellen dat psoriasis niet besmettelijk is. Daarom een extra uitgebreid artikel over deze huidziekte.
Versnelde productie van huidcellen
Psoriasis zorgt voor een versnelde productie van huidcellen. In een normale situatie vernieuwen huidcellen zich om de paar weken, maar bij psoriasis vindt dit proces binnen enkele dagen plaats. Hierdoor ontstaat een opeenhoping van dode huidcellen aan de oppervlakte, wat leidt tot rode, schilferige en soms pijnlijke plekken op de huid.
Stress, huidbeschadigingen, infecties
De exacte oorzaak van de aandoening is (nog) niet bekend, maar aangenomen wordt dat het te maken heeft met een fout in het immuunsysteem, waarbij het lichaam per ongeluk gezonde huidcellen aanvalt alsof ze een bedreiging vormen. Deze immuunreactie kan getriggerd worden door verschillende factoren zoals stress, huidbeschadigingen, infecties of bepaalde medicijnen.
Symptomen van psoriasis
De symptomen variëren, afhankelijk van het type en de ernst van de ziekte. De meest voorkomende vorm is plaque psoriasis, die zich manifesteert in rode plekken op de huid, bedekt met zilverachtige of witte schilfers. Deze plekken kunnen jeuken, pijnlijk zijn en soms bloeden als ze ernstig geïrriteerd zijn.
Andere symptomen zijn:
- Droge huidplekken die kunnen barsten of bloeden.
- Jeuk, branderigheid of pijn op de plekken met psoriasis.
- Verdikte, geribbelde of verkleurde nagels, een aandoening die bekend staat als psoriasis van de nagels.
- Gezwollen en stijve gewrichten in geval van psoriatische artritis, een verwante aandoening waarbij de gewrichten ontstoken raken.
Psoriasis komt op elk lichaamsdeel voor, maar het meest getroffen worden ellebogen, knieën, hoofd en onderrug. Bij sommigen is de aandoening slechts mild en beperkt zij zich tot kleine plekjes, terwijl anderen te maken hebben met uitgebreide, pijnlijke en ontsierende plekken die een groot deel van hun huid bedekken.
Bij wie komt psoriasis voor?
Zowel mannen als vrouwen kunnen het krijgen en het kan zich op elke leeftijd ontwikkelen, hoewel het vaak voorkomt tussen de 15 en 35 jaar. De ernst van de huidziekte verscilt van persoon tot persoon. Sommige mensen ervaren nauwelijks last van de huidziekte, terwijl anderen ernstig gehandicapt raken door de aandoening. Het is bovendien een chronische aandoening, wat betekent dat het doorgaans een levenslange aandoening is, met periodes van remissie en verergering.
Wist je dat Gordon ook leidt aan psoriasis? De tekst gaat onder de video verder >>
Is psoriasis te voorkomen?
De aandoening is niet volledig te voorkomen, omdat het gaat om een complexe interactie tussen genetische en omgevingsfactoren. Mensen die genetisch vatbaar zijn voor psoriasis hebben een verhoogd risico op het ontwikkelen van de ziekte. Er zijn echter bepaalde oorzaken die die de ziekte en de ernst ervan veroorzaken. Door deze triggers te vermijden, verminderen patiënten de ernst en frequentie van de psoriasis uitbraken.
Lees ook: 10 tips om je immuunsysteem te versterken in de herfst.
Enkele van de meest voorkomende triggers zijn:
- Stress. Emotionele stress kan psoriasis verergeren, en ontspanningstechnieken kunnen helpen om opvlammingen te voorkomen.
- Infecties. Bepaalde infecties, zoals keelontsteking, kunnen psoriasis activeren. Het is daarom belangrijk om infecties goed te behandelen.
- Roken en alcohol verergeren psoriasis en verminderen de effectiviteit van behandelingen.
- Huidtrauma. Beschadigingen aan de huid, zoals snijwonden, zonnebrand of insectenbeten, kunnen psoriasis uitlokken.
- Medicijnen. Sommige medicijnen, zoals bètablokkers en lithium, kunnen psoriasis uitlokken of verergeren.
Welke medicijnen helpen tegen psoriasis?
Hoewel psoriasis niet te genezen is, zijn er tal van behandelingen beschikbaar die kunnen helpen de symptomen onder controle te houden. De behandeling hangt af van de ernst van de psoriasis, de omvang van de getroffen huid en hoe goed een patiënt op eerdere behandelingen heeft gereageerd.
Enkele veelgebruikte behandelingsopties:
Topische behandelingen
Crèmes en zalven zijn vaak de eerste behandelingslijn voor mensen met milde tot matige psoriasis. Veelvoorkomende ingrediënten zijn corticosteroïden, vitamine D-analogen, en retinoïden. Deze medicijnen helpen de ontsteking te verminderen en de huid gladder te maken.
Fototherapie (lichttherapie)
Blootstelling aan gecontroleerde hoeveelheden natuurlijk of kunstmatig ultraviolet licht kan helpen om de groei van huidcellen te vertragen en ontstekingen te verminderen. Dit wordt vaak voorgeschreven wanneer topische behandelingen niet voldoende werken.
Systemische medicijnen
Voor ernstigere gevallen van psoriasis worden medicijnen voorgeschreven die het immuunsysteem onderdrukken. Deze kunnen oraal worden ingenomen of via injecties worden toegediend. Voorbeelden zijn methotrexaat, cyclosporine en biologische middelen zoals adalimumab en infliximab.
Biologische medicijnen
Deze nieuwe generatie geneesmiddelen richt zich specifiek op bepaalde delen van het immuunsysteem en heeft vaak minder bijwerkingen dan traditionele systemische medicijnen. Biologische medicijnen worden vaak gebruikt voor mensen met ernstige psoriasis en psoriatische artritis.
De psychosociale gevolgen van psoriasis
Uit onderzoek blijkt dat psoriasis niet alleen de fysieke gezondheid beïnvloedt, maar ook een grote invloed kan hebben op de mentale gezondheid en het welzijn. De psychosociale gevolgen van psoriasis, zoals een verminderd zelfbeeld, angst voor afwijzing en depressie kunnen ernstige vormen aannemen en zijn vaak minstens zo ernstig als de fysieke symptomen. De impact van psoriasis varieert sterk tussen patiënten.
- Sociaal isolement. Omdat psoriasis duidelijk zichtbaar is op de huid, kunnen patiënten zich schamen en sociale situaties vermijden. Dit kan leiden tot angst en depressie.
- Dagelijkse beperkingen. Mensen met ernstige psoriasis kunnen moeite hebben met alledaagse activiteiten zoals aankleden of werken, vooral als hun handen of voeten zijn aangetast.